Kết quả phẫu thuật nội soi điều trị tắc ruột sau mổ tại Bệnh viện Đa khoa tỉnh Hòa Bình giai đoạn 2020-2021
Tắc ruột sau mổ (TRSM) là một biến chứng thường gặp trong phẫu thuật vùng bụng. Hay gặp sau mổ mở cắt ruột thừa (23%), cắt đại trực tràng (21%), phẫu thuật sản khoa (12%) .... Điều trị tắc ruột sau mổ tuỳ thuộc vào triệu chứng lâm sàng và cận lâm sàng mà có những phương pháp khác nhau, từ nội khoa, mổ mở, mổ nội soi gỡ dính. Trước đây, khi phẫu thuật nội soi (PTNS) chưa phát triển, có 10 - 30% bệnh nhân bị tắc ruột trở lại khi mổ mở. Ở Việt Nam, từ 2001, tại BVTW Huế, ca PTNS điều trị tắc ruột đầu tiên được Nguyễn Hoàng Bắc thông báo. Tại BVĐK tỉnh Hoà Bình, PTNS được áp dụng từ 2017 để điều trị TRSM. Tuy nhiên các số liệu về kết quả điều trị TRSM bằng PTNS chưa được chú ý và thống kê chưa đầy đủ, vì vậy việc thực hiện đề tài nhằm đánh giá, tổng kết, rút kinh nghiệm trong chẩn đoán, sử trí là nhiệm vụ hết sức quan trọng.
Đề tài nghiên cứu trên 40 bệnh nhân TRSM từ tháng 01/2020 đến tháng 9/2021. Kết quả cho thấy: bệnh nhân nhập viện do đau bụng (100%), nôn (100%), bí dắm, ỉa (77.5%); Khám thấy bụng chướng (100%), quai ruột nổi (42.5%); Khai thác tiền sử có mổ mở cắt ruột thừa (58,5%), mổ sản khoa (20%); Kết quả chụp bụng không chuẩn bị, hầu hết có hình ảnh mức nước, mức hơi (82,3%), siêu âm bụng 67,5% giãn các quai ruột.
Kết quả trong mổ: Thấy tổn thương tắc do dây chằng (80%), dính (32,5%). Thời gian mổ trung bình là 57.6±30.5 phút, Có 4 trường hợp phải xử trí trong mổ, xảy ra khi tiến hành gỡ dính, các trường hợp này có tổn thương lớp thanh cơ của ruột non, đã được khâu lại thanh cơ qua nội soi bằng các mũi đơn. Theo dõi sau mổ không xảy ra biến chứng gì. Có 2 trường hợp các quai ruột dính chặt lên thành bụng và dính chặt giữa các quai ruột. Khi tiến hành gỡ dính gây tổn thương diện rộng thanh cơ, phát hiện lỗ thủng, kíp mổ quyết định mở nhỏ trên vết mổ cũ, đưa quai ruột tổn thương ra ngoài thành bụng, cắt đoạn ruột bị tổn thương, lập lại lưu thông ruột. Thời gian có trung tiện phần lớn từ ngày thứ 1-2 sau mổ. Thời gian có trung tiện kéo dài (3-4 ngày) xuất hiện ở 6 bệnh nhân (15%), gần nửa trong số này là những bệnh nhân phải cắt nối ruột. Thời gian ăn lỏng sau mổ phụ thuộc vào tình trạng tổn thương trong ổ bụng, các phương pháp xử lý trong mổ. Ngoại trừ các bệnh nhân phải khâu nối ruột, phần lớn các bệnh nhân trong nghiên cứu đều được chủ động cho ăn sớm (ngày thứ 1-2 sau mổ). Hầu hết các bệnh nhân chỉ cần dùng giảm đau đường tĩnh mạch đến ngày thứ 2 sau mổ. Đây là ưu điểm rất lớn của phẫu thuật nội soi. Nhiễm trùng vết mổ chỉ gặp ở 1 bệnh nhân phải mở nhỏ để cắt nối ruột, các bệnh nhân chỉ xử lý qua nội soi đều không gặp biến chứng này.
Liệt ruột kéo dài gặp ở 2 trường hợp, đó là 2 trường hợp phải cắt nối ruột. Viêm phổi gặp ở 5 trường hợp (12.5%), đây là những trường hợp bệnh nhân lớn tuổi, thông khí kém. Đánh giá kết quả sau mổ: kết quả tốt (80%), khá (20%), không có kết quả xấu.
Nhân 40 trường hợp TRSM được điều trị bằng PTNS tại BVĐK tỉnh Hoà Bình cho thấy: thời gian nằm viện ngắn, ít đau, hồi phục sớm, người bệnh nhanh chóng trở lại với sinh hoạt và lao động. Chú trọng nâng cao đào tạo kỹ năng thực hành PTNS cho tuyến huyện cũng là một trong các giải pháp tốt, tiết kiệm được thời gian và chi phí cho người bệnh nếu PTNS điều trị TRSM được chuyển giao ở tuyến dưới.
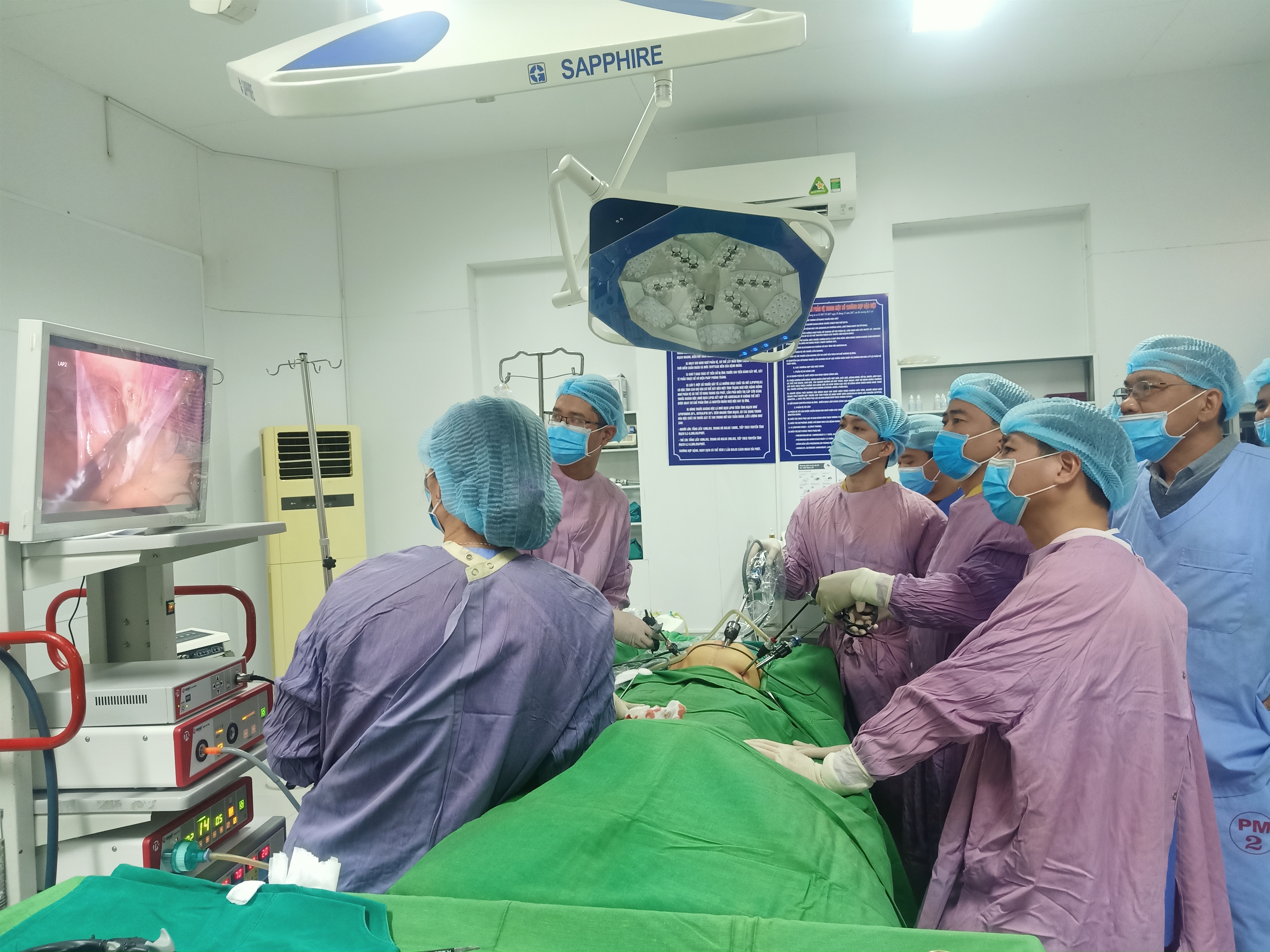
Kíp phẫu thuật BVĐK tỉnh chuyển giao kỹ thuật gỡ dính, điều trị TRSM bằng PTNS cho Trung tâm y tế huyện Tân Lạc
Nguyễn Hoàng Diệu
 Tra kết quả XN qua website
Tra kết quả XN qua website Thẻ thông minh
Thẻ thông minh